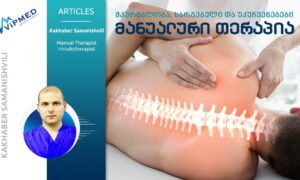
ტკივილი არის ორგანიზმის ბუნებრივი დამცველობითი რეაქცია, World Health Organization ტკივილს განსაზღვრავს, როგორც არასასიამოვნო სენსორულ და ემოციურ გამოცდილებას, რომელიც დაკავშირებულია ქსოვილის რეალურ ან პოტენციურ დაზიანებასთან.
ეს განმარტება განსაკუთრებით მნიშვნელოვანია, რადგან ტკივილი მხოლოდ ფიზიკური შეგრძნება არ არის — მასში ჩართულია ნერვული სისტემა, ტვინი, ემოციები და ადამიანის ფსიქოლოგიური მდგომარეობა. სწორედ ამიტომ ერთი და იგივე მიზეზით გამოწვეული ტკივილი სხვადასხვა ადამიანში განსხვავებულად შეიძლება აღიქმებოდეს. ტკივილი სამედიცინო მიმართვიანობისა და კონსულტაციის ერთ-ერთი მთავარი მიზეზია მთელ მსოფლიოში.
ტკივილი შეიძლება იყოს:
• მწვავე — მოკლეხნიანი და დამცავი ფუნქციის მქონე. ის სტრესის ძირითადი კომპონენტია. აღნიშნული ტკივილი თან ახლავს ტრავმას, ქირურგიულ ჩარევებსა და მწვავე დაავადებებს.
• ქრონიკული — ხანგრძლივი, რომელიც დროთა განმავლობაში თავადაც შეიძლება იქცეს დაავადებად. ქრონიკულ ტკივილს ბევრი ნეგატიური ეფექტი გააჩნია, ფსიქო-სენსორულით დაწყებული პაციენტის ცხოვრების ხარისხის გაუარებით დამთავრებული. დღეისათვის კარგადაა ცნობილი, რომ ქრონიკულ ტკივილს შეუძლია გამოიწვიოს დეპრესია და შფოთვა. თუმცა მიუხევად ყოველივე ამისა, შესაძლებელია ქრონიკული ტკივილის როგორც ეფექტური მართვა, ასევე პრევენცია.
– როგორ ვლინდება ტკივილი ონკოლოგიაში?
ონკოლოგიურ პაციენტებში ტკივილი ხშირად მრავალფაქტორულია. იგი შეიძლება გამოწვეული იყოს თავად სიმსივნის ზრდით, ქსოვილების დაზიანებით, ნერვული სტრუქტურების კომპრესიით, ძვლოვანი მეტასტაზებით ან მკურნალობის გვერდითი ეფექტებით, როგორიცაა ქიმიოთერაპია, სხივური თერაპია, ქირურგიული მკურნალობა.
ამ შემთხვევაში ტკივილი აღარ არის მხოლოდ „სიგნალი“ — იგი ხშირად ხდება პაციენტის ცხოვრების ხარისხის განმსაზღვრელი ფაქტორი.
სწორედ ამიტომ თანამედროვე ონკოლოგიასა და პალიატიურ მზრუნველობაში ტკივილის მართვა განიხილება არა როგორც დამატებითი ღონისძიება, არამედ როგორც მკურნალობის აუცილებელი ნაწილი.
მსოფლიო მონაცემებით, კიბოს დიაგნოზის მქონე პაციენტების დაახლოებით 55%-ს დაავადების მიმდინარეობის განმავლობაში აღენიშნება ტკივილი, ხოლო გვიან სტადიებში ეს მაჩვენებელი 70–80%-მდე იზრდება. World Health Organization აღნიშნავს, რომ კიბოსთან ასოცირებული ტკივილის უმეტესობა ეფექტურად მართვადია, თუმცა მრავალი პაციენტი კვლავ რჩება არასაკმარისი კონტროლის პირობებში.
– როგორია ვითარება საქართველოში?
საქართველოში, ისევე როგორც მრავალი საშუალო შემოსავლის ქვეყანაში, კვლავ გამოწვევად რჩება ოპიოიდური პრეპარატების ხელმისაწვდომობა, საზოგადოების შიში ოპიოიდოდამოკიდებულების მიმართ და ტკივილის არასაკმარისი შეფასება.
პალიატიური მზრუნველობის სერვისები საქართველოში ეტაპობრივად ვითარდება, თუმცა საჭირო არის:
• ტკივილის შეფასების სტანდარტიზაცია
• ექიმების დამატებითი გადამზადება
• პაციენტისა და ოჯახის ინფორმირება ტკივილის მართვა არ არის მხოლოდ სიმპტომური მკურნალობა , არამედ ეს არის ადამიანისთვის ღირსეული ცხროვრების უზრუნველყოფა.
– რა ტიპის ტკივილი გვხვდება ონკოლოგიაში?
ტკივილი შეიძლება იყოს:
• ნოციცეპტიური – ქსოვილის დაზიანებით გამოწვეული
• ნეიროპათიული – ნერვული სისტემის დაზიანებით
• შერეული
– როგორ ხდება ტკივილის სწორი მართვა?
ტკივილის მართვა ეფუძნება საფეხურეობრივ, ინდივიდუალურად მორგებულ მიდგომას, რომელიც ცნობილია როგორც World Health Organization-ის „ტკივილის მართვის სამსაფეხურიანი მოდელი“. ეს მოდელი ათწლეულებია გამოიყენება ონკოლოგიურ პრაქტიკაში.
მოდელი მოიცავს:
1. მსუბუქი ხასიათის ტკივილი — არასტეროიდული ანთების საწინააღმდეგო საშუალებები (პარაცეტამოლი, იბუპროფენი და სხვა).
2. საშუალო ხასიათის ტკივილი — სუსტი ოპიოიდები, ხშირად არასტეროიდულ პრეპარატებთან კომბინაციაში.
3. ძლიერი ხასიათის ტკივილი — ძლიერი ოპიოიდები (მაგალითად მორფინი, ფენტანილი), ინდივიდუალურად შერჩეული დოზირებით.
თუმცა თანამედროვე მიდგომა მხოლოდ „საფეხურეობრივი“ პრინციპით არ შემოიფარგლება. დღეს უფრო მეტად საუბარია პაციენტზე მორგებულ, მულტიმოდალურ მართვაზე, რაც ნიშნავს:
• პრეპარატის სწორი დოზის ეტაპობრივ შერჩევას (ტიტრაციას)
• რეგულარულ, სქემატურად მიღებას და არა მხოლოდ ტკივილის ინტენსივობის მომატების დროს
• ტკივილის ტიპის გათვალისწინებას (ნოციცეპტიური თუ ნეიროპათიული)
ასევე მნიშვნელოვანია დამხმარე მედიკამენტები, განსაკუთრებით ნეიროპათიული ტკივილის დროს:
• ანტიდეპრესანტები
• ანტიკონვულსანტები
• კორტიკოსტეროიდები
• ძვლის მეტასტაზების შემთხვევაში — ბისფოსფონატები
ტკივილის მართვა არ შემოიფარგლება მხოლოდ მედიკამენტებით. საჭიროების შემთხვევაში გამოიყენება:
• რადიოთერაპია ძვლოვანი მეტასტაზების დროს
• ნერვული ბლოკადები
• ფსიქოლოგიური მხარდაჭერა
• ფიზიოთერაპიული ჩარევები
ყველაზე მნიშვნელოვანი პრინციპია — ტკივილის რეგულარული შეფასება და მკურნალობის ადაპტაცია. ტკივილი დინამიკურია და მისი მართვაც უნდა იყოს მუდმივად გადახედვადი. თანამედროვე ონკოლოგიაში ტკივილის მართვა აღიქმება როგორც მკურნალობის განუყოფელი ნაწილი და არა დამატებითი ღონისძიება — რადგან ხარისხიანი ტკივილის კონტროლი პირდაპირ აისახება პაციენტის ცხოვრების ხარისხზე, ფუნქციურ მდგომარეობასა და ფსიქოემოციურ სტატუსზე.
– რამდენად უსაფრთხოა ოპიოიდები?
ოპიოიდური პრეპარატები ონკოლოგიური ტკივილის მართვის ერთ-ერთი ყველაზე ეფექტური საშუალებაა. მათი სწორი დანიშვნისა და სამედიცინო მონიტორინგის პირობებში ისინი უსაფრთხოა და მნიშვნელოვნად აუმჯობესებს პაციენტის ცხოვრების ხარისხს.
ონკოლოგიაში ოპიოიდები გამოიყენება მკაფიო ჩვენებით, ინდივიდუალურად შერჩეული დოზირებით და ეტაპობრივი ტიტრაციით. ეს ნიშნავს, რომ დოზა იზრდება იმდენად, რამდენადაც საჭიროა ტკივილის კონტროლისთვის — არა ზედმეტად.
ხშირად პაციენტებსა და ოჯახებში არსებობს შიში დამოკიდებულების მიმართ. რეალურად, ონკოლოგიური ტკივილის მართვისას ფსიქოლოგიური დამოკიდებულების განვითარების რისკი დაბალია, როდესაც პრეპარატი გამოიყენება სამედიცინო კონტროლის ქვეშ და ტკივილის მკურნალობის მიზნით.
ოპიოიდებს შეიძლება ჰქონდეთ გვერდითი ეფექტები — როგორიცაა ყაბზობა, გულისრევა, ძილიანობა — თუმცა მათი მართვა შესაძლებელია თანმხლები პრეპარატებითა და სწორი მონიტორინგით.
მნიშვნელოვანია გავაცნობიეროთ, რომ უფრო დიდი საფრთხე ხშირად თავად გაუკონტროლებელი ტკივილია — ის იწვევს ფიზიკურ გამოფიტვას, უძილობას, დეპრესიას და პაციენტის იზოლაციას სოციუმისგან. ამიტომ თანამედროვე მედიცინის მიზანი არ არის ოპიოიდების თავიდან აცილება, არამედ მათი რაციონალური, უსაფრთხო და სწორი გამოყენება, რათა პაციენტმა იცხოვროს ღირსეულად და ნაკლები ტანჯვით.
– რას ნიშნავს ტკივილის მართვა პალიატიური მზრუნველობის კონტექსტში?
World Health Organization განსაზღვრავს პალიატიურ მზრუნველობას, როგორც მიდგომას, რომელიც აუმჯობესებს პაციენტისა და მისი ოჯახის წევრების ცხოვრების ხარისხს სიცოცხლისთვის საშიში დაავადების დროს.
ტკივილის კონტროლი ამ პროცესის ცენტრალური ნაწილია და მოიცავს:
• მედიკამენტურ მკურნალობას
• ფსიქოლოგიურ მხარდაჭერას
• სოციალური საჭიროებების გათვალისწინებას
• სულიერი დახმარებას
საუბარია ბიოფსიქოსოციალურ და პაციენტსა და მის ოჯახზე ორიენტირებულ მიდგომაზე.
– რა არის მთავარი გზავნილი პაციენტებისა და მათი ოჯახებისთვის?
ტკივილი არ არის და არ უნდა იყოს ონკოლოგიური დიაგნოზის „თანმხლები პირობა“. თანამედროვე მედიცინა გვაძლევს რეალურ შესაძლებლობას, რომ ტკივილი იყოს კონტროლირებადი და პაციენტმა იცხოვროს მაქსიმალურად კომფორტულად, ღირსეულად და აქტიურად — მიუხედავად დაავადების სიმძიმისა და მისი სტადიისა.
ძალიან მნიშვნელოვანია, რომ პაციენტმა არ დამალოს ტკივილი და არ ჩათვალოს ის „ნორმად“. ტკივილის შესახებ ღია საუბარი ექიმთან, მისი ინტენსივობის სწორად აღწერა და მკურნალობისადმი ნდობა — ეს არის ტკივილის ეფექტური მართვის საფუძველი.
ოჯახის როლიც განსაკუთრებულია — ფსიქოლოგიური მხარდაჭერა, სიმპტომებზე დაკვირვება და დროული რეაგირება ხშირად განსაზღვრავს მკურნალობის წარმატებას.
უნდა გვახსოვდეს: გაუკონტროლებელი ტკივილი ამცირებს პაციენტის ცხოვრების ხარისხს, ხოლო კონტროლირებული ტკივილი ადამიანს აძლევს შესაძლებლობას, შეინარჩუნოს ემოციური სტაბილურობა და იცხოვროს დაავადებით განპირობებული ტანჯვის გარეშე. ტკივილის მართვა ნიშნავს არა მხოლოდ ტკივილის როგორც სიმპტომის შემცირებას, არამედ ადამიანის ღირსებისა და ხარისხიანი ცხოვრების უფლების დაცვას.
ონკოლოგიურ პაციენტზე ორიენტირებული მკურნალობის დაგეგმვა საჭიროების შემთხვევაში ქრონიკული ტკივილის მართვას გთავაზობთ კლინიკური ონკოლოგი თამრიკო ბულია